Dossier
Schlüsselbegriffe - Mikrobiome
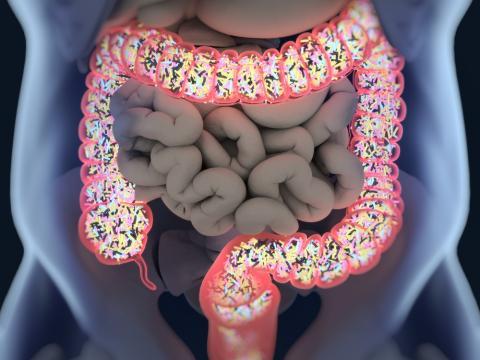
Ein Mikrobiom ist die Gesamtheit der Mikroorganismen (Bakterien, Hefen, Pilze, Viren), die in einer bestimmten Umgebung leben. Somit gibt es ein Boden-Mikrobiom, ein Ozean-Mikrobiom aber vor allem gibt es die mit dem menschlichen Körper verbundenen Mikrobiome: das Haut-Mikrobiom, das Scheiden-Mikrobiom und das am meisten untersuchte Darm-Mikrobiom.
Jedes Individuum hat sein völlig eigenes Mikrobiom. Es besteht aus ca. 160 verschiedenen Bakterienarten.
Die Mikrobiome haben eine ausschlaggebende Rolle für unsere Gesundheit.